Болевые мышечные синдромы вертеброгенного, висцерогенного, артрогенного, миофасциального генеза – наиболее распространенные симптомокомплексы различных по патогенезу и клиническим проявлениям заболеваний.
Наиболее дискутабельным является вклад патобиомеханических изменений мышечно- скелетной системы (укорочение — расслабление мышц, их регионарный постуральный дисбаланс) в формирование болевых мышечных синдромов. До сих пор их рассматривают как чисто механическое нарушение опорнодвигательного аппарата, без учета взаимовлияний со стороны нервной системы.
В последние годы появились работы V. Janda 1992[1], утверждающие, что наличие нейрологической дезорганизации сегментарных и супрасегментарных структур изменяет патогенетическое значение вышеприведенных нарушений биомеханики для формирования клинических проявлений болевых мышечных синдромов. При этом, возникшая нейрологическая дезорганизация, нарушая паттерны активации мышечных групп (агонистов, синергистов, нейтрализаторов, фиксаторов, антагонистов), формируя атипичные моторные паттерны, оказывает влияние на патогенез болевых мышечных синдромов и требует нейромоторного переобучения.
Однако отсутствие клинических, инструментальных, нейрофизиологических дифференциально-диагностических критериев расслабленных мышц, наличие противоречивых данных их взаимосвязи с атипичным моторным паттерном, влияние на нейрогенные механизмы формирования болевых мышечных синдромов приводит к тому, что противопоказания к использованию мануальной терапии расширяются, а частота болевых мышечных синдромов — растет.
Задачей нашего исследования являлось изучение нейрогенных механизмов влияния расслабления на патогенез и клинику болевых мышечных синдромов различного генеза.
Под нашим наблюдением находилось 330 пациентов (21-60 лет) с болевыми мышечными синдромами вертебрального и висцерального генеза, у которых вертебральный синдром и висцеральное заболевание на период исследования не имели клинической актуальности. Среди них наиболее часто диагностировались миосклеротомные синдромы (цервикобрахиалгия — 57,8%, люмбоишиалгия -32,3%, межлопаточный болевой синдром — 20,0%, синдром боковой и передней грудной стенки — 19,9%), периартрозы (плечелопаточный — 20,8%, тазобедренный — 16,2%), висцеральные синдромы (проекционная кардиалгия) — 24,6%. Степень выраженности клинических проявлений диагностировалась преимущественно 3-й (70,8%) и 2-й (24,1%), лишь у 5,1% — 4-й.
При объективном неврологическом исследовании особое внимание уделялось оценке мышечной силы. Использовался метод, предложенный J.Goodheart [9], основанный на качественном анализе измерения силы мышечного сокращения на разных этапах ее формирования. Для этого сравнивалась сила изометрического сокращения мышцы в начальный момент и через 3 сек. В норме через данный промежуток времени сила изометрического сокращения пациента возрастала, независимо от исходной силы прилагаемого сопротивления. При возникновении функциональной слабости в мышце, сила изометрического сокращения в начальный момент сокращения оставалась прежней, а через 3 сек. снижалась. Таким образом, не просто уменьшалась сила мышцы, а возникал другой вариант поддержания изометрического сокращения, который в норме не должен проявляться. Для анализа проводимого феномена нами (Васильева Л., Kolometz J., Shachinger А., 1995) в реабилитационной клинике Венского университета проведено исследование силы изометрического сокращения (и составляющих его фаз) гиповозбудимой мышцы — агониста и нормальных мышц у 23 больных с болевыми мышечными синдромами на специально разработанном динамометре, соединенным с компьютером.
Поверхностная электромиография проводилась по стандартным методикам (Janda V. 1987-1997) для сравнительного анализа электромиографической активности мышечных групп атипичного моторного паттерна, времени их включения и выключения из движения. Для сопоставления биоэлектрической активности между мышцей, включающейся с опережением, и мышцей-агонистом и/или синергистом, использовалась разработанная нами (Васильева Л.Ф., Дюпин В.А, Coiometz J., 1990) векторная оценка электромиограмм [7]. При этом огибающие электромиограмм располагались по оси X и оси Y, а результатирующая — по оси Z. Преобладание активности оценивалось по направлению смещения результатирующей кривой от оси Z к оси X или У.
Клинико-инструментальное исследование неоптимальности динамической составляющей двигательного стереотипа наблюдаемых пациентов с болевыми мышечными синдромами, провоцирующимися преимущественно движениями в тазобедренном суставе в направлении экстензии и плечевом суставе в направлении абдукции, позволило выявить в вышеприведенных регионах функциональное нарушение двигательного акта в виде:
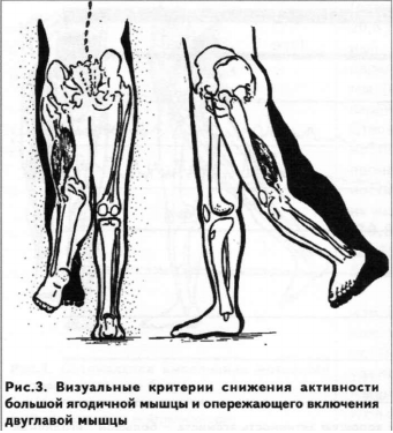
а) нарушения последовательности включения мышечных групп с запаздывающим включением агониста и опережающим включением других мышечных групп: синергистов, нейтрализаторов, фиксаторов или антагонистов — 100%;
б) ограничения объема движения — 74,8%;
в) появления дополнительных движений в соседних регионах позвоночника и конечноcтей — 77,6%.
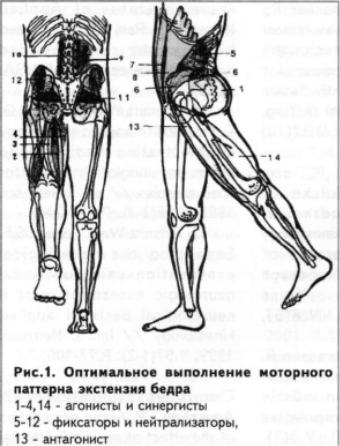
г) нарушения однонаправленности выполняемого движения — 100% (рис. 1, 2, 3, 4). Так, при опережающем включении синергистов выявлялось отсутствие двигательных синкинезий между движением рук и ног с одноименной стороны (86%), при этом вместе с экстензией бедра (абдукцией плеча) возникала флексия коленного (локтевого) сустава в сочетании с приведением или отведением конечности (78%). При oneрежающем включении нейтрализаторов и фиксаторов таз (плечевой пояс) не был фиксирован (46%), что приводило к формированию дополнительных движений в соседних регионах позвоночника — (84%). У пациентов с опережающим включением антагонистов выявлено резкое уменьшение объема движения в тазобедренном (плечевом) суставе (38,4%), чаще регистрировалось полное его отсутствие (61,6%), при этом у пациентов с нарушенной экстензией бедра вместо движения в тазобедренном суставе возникала экстензия в грудопоясничном переходе или поясничном регионе (96%), у пациентов с нарушенной абдукцией плеча вместо движения в плечевом суставе появлялась латерофлексия в шейно-грудном переходе и грудном отделе позвоночника (78%).
Таким образом, нарушение последовательности включения мышечных групп в выполняемое движение сопровождалось нарушением объема и однонаправленности движения, появлением дополнительных синкинезий в соседних регионах позвоночника и конечностей, дифференцированное в зависимости от вида опережающего включения мышц.
Результаты компьютерной динамометрии показали, что в норме при изометрическом сокращении через 3 сек. Сила мышцы увеличивалась на 10-15% от исходной величины, при формировании функциональной слабости у 48% сила мышцы оставалась неизменной, а у 52% — она снижалась на 8-10% от исходного уровня, при этом в конце сокращения у 81,2% появлялся крупноамплитудный тремор.
О подобной дифференциации изометрического сокращения говорится еще в работах Н.И. Бернштейна (1929), где он сообщал о наличии 2-х фаз изометрического сокращения: фазической (регуляция на уровне супрасегментарных структур) и тонической (регуляция на уровне таламопаллидарной системы) — составляющих мышечного сокращения, и описывал возникновение в мышце во время изометрического сокращения крупноамплитудного паллидарного тремора [2].
Сопоставление собственных клинико-инструментальных исследований с литературными данными свидетельствует, что получаемое снижение силы во 2-й фазе изометрического сокращения свидетельствует о функциональном изменении тонуса исследуемой мышцы. Это позволило обосновать концепцию об особенностях формирования функциональной, слабости отличающих ее от паретической слабости. При функциональной слабости сохранялась 1-я фаза изометрического сокращения (фазическая составляющая) и снижалась 2-я фаза (тоническая составляющая).
Полученные данные подтверждались экспериментальными исследованиями, проводимыми нами совместно с В.П. Михайловым (1995), установившими, что при анализе вызванных потенциалов у больных с функциональной мышечной слабостью регистрируется активность на уровне ствола мозга, которая в 78% снижается при использовании пациентом медиаторов типа ацетилхолина. При этом в мышцах-агонистах нарушенных движений в 100% выявлено наличие функциональной слабости.
Таким образом, наличие зон гиперафферентации, возникающих при болевых мышечных синдромах различной этиологии, формирует на уровне сегментарного аппарата спинного мозга развитие компенсаторных процессов в виде снижения тонуса мышц – агонистов движений, провоцирующих болевые синдромы. Однако изменения тонуса мышц несомненно сказываются и на их возбудимости. При этом один и тот же атипичный моторный паттерн сопровождается различными реакциями со стороны других мышечных групп в виде возникновения опережающего их включения, что проявляется и в различии динамической перегрузки ближайших и отдаленных регионов, обеспечивая полиморфизм локализации болевых мышечных синдромов. Это подтверждает неоднородность механизмов формирования атипичных моторных паттернов и требует более детального нейрофизиологического изучения состояния мышцы — агониста, гиповозбудимость которой сопровождается столь разнородными динамическими перегрузками других мышц.
Клинико-электромиографические исследования функциональной активности мышцы—агониста относительно других мышечных групп нарушенного движения (синергисты, нейтрализаторы, фиксаторы, антагонисты), сопоставление их с показателями нормы и сравнение между собой позволили выявить следующие критерии:
а) нарушение последовательности включения мышц в движение в виде одновременного включения агониста и одной из мышц других мышечных групп (31,6%), запоздалого включения агониста относительно одной мышцы групп (48,2%), запоздалого включения агониста относительно нескольких мышц (9,0%), невключения агониста в совершаемые движения (10,2%);
б) нарушение последовательности выключения агониста, раннее его выключение из движения в последнюю четверть двигательного акта (36,6%), в последнюю треть двигательного акта (41,2%);
в) изменение биоэлектрической активности: агониста — равномерное ее снижение (60,4%), первоначальное снижение с последующей тенденцией к увеличению (39,6%); мышцы, включающейся раньше агониста — равномерное увеличение активности (28,6%), увеличение активности в начале движения с последующей тенденцией к снижению (71,4%), что свидетельствует об изменении типа их контрактильности (изменение концентрического типа контрактильности агониста на изометрический или эксцентрический, а мышцы, включающейся раньше агониста— с изометрического или эксцентрического – на концентрический).
Таким образом, развитие функциональной слабости мышцы — агониста не только сопровождается изменением своего паттерна активации (гиповозбудимость, изменение типа контрактильности), но и нарушает паттерн активации других мышечных групп (гипервозбудимость, концентрический тип сокращения), особенно тех, которые включаются в движение раньше агониста.
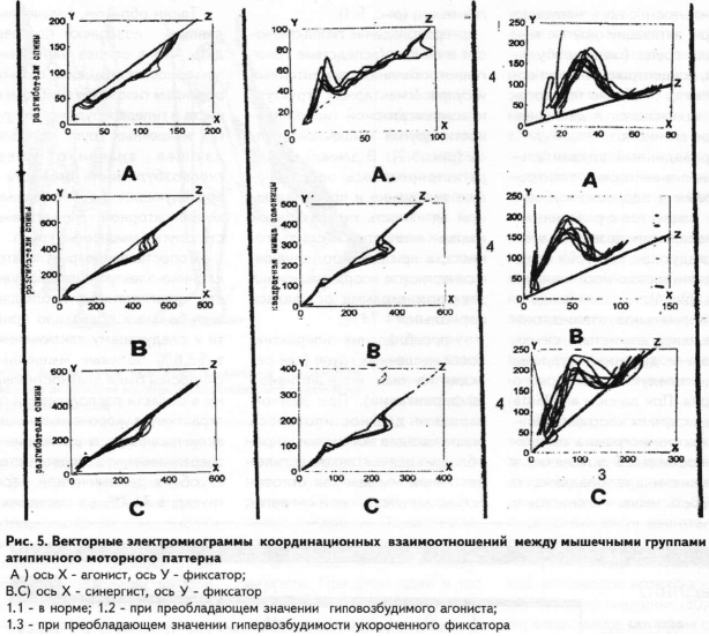
Проведенный сравнительный анализ векторных электромиограмм у здоровых субъектов и пациентов с различными заболеваниями позволил выявить следующие критерии координационных взаимоотношений мышц (рис.1):
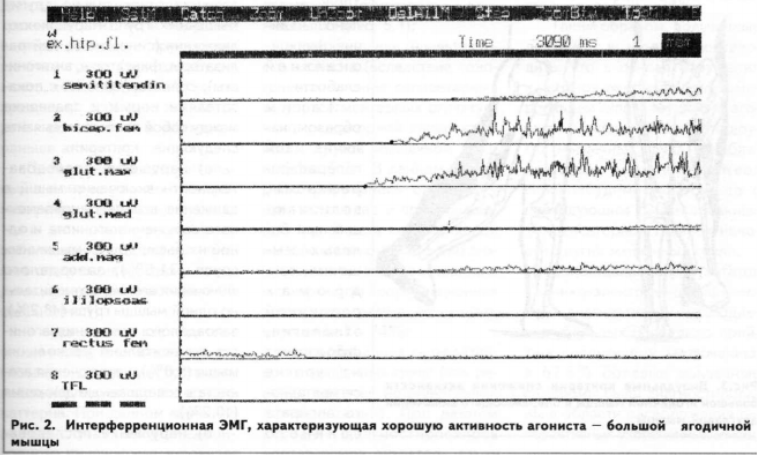
-нормальное взаимоотношение между агонистами, синергистами и другими группами мышц исследуемого моторного паттерна. При данном варианте во всех случаях координационная электромиограмма выявляла опережающее включение в движение и преобладающую активность мышц — агонистов и синергистов относительно других мышц (рис. 5.1);
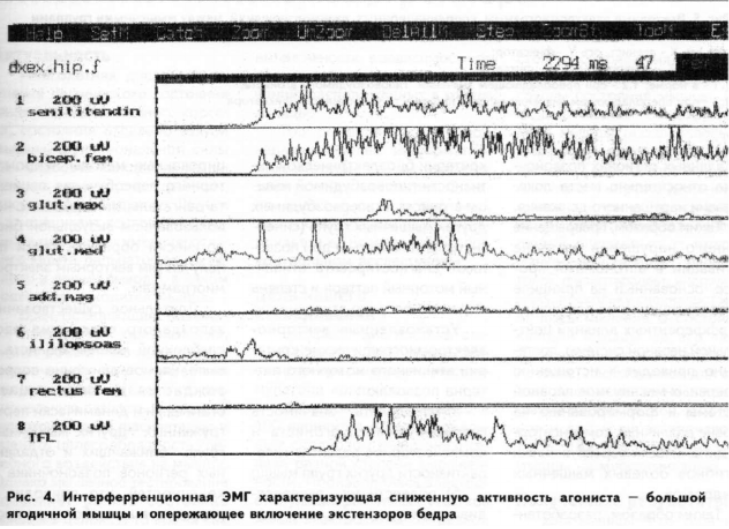
— преобладание гипоактивности агониста (вследствие тоногенного влияния сегментарных и супрасегментарных структур) и компенсаторной гиперактивности другой мышечной группы (рис. 5.2). В данном случае регистрировалась опережающее включение и преобладающая активность гиперактивной мышцы лишь относительно агониста, а при взаимоотношении с синергистом координационная электромиограмма оставалась нормальной — 74%;
— преобладание гиперактивности мышечных групп (как реакция на очаг ноцицептивной афферентации). При данном варианте диагностировалось опережающее включение и преобладающая активность гиперактивной мышцы как относительно агониста, так и синергистов (рис. 5.3) — 26%.
Таким образом, полученные данные позволяют подтвердить, что в основе нарушения паттернов активации с формированием гиповозбудимого агониста и гипервозбудимости других мышечных групп преобладающее значение имеет гиповозбудимость агониста с последующим формированием компенсаторной гиперактивности других мышечных групп.
Сопоставление результатов клинико-электромиографической диагностики у наблюдаемых больных позволило прийти к следующему заключению: в 62,6% болевые мышечные синдромы были диагностированы в области расположения гиперактивных укороченных мышц, включающихся в движение с опережением, что свидетельствует об их динамической перегрузке; в 71,4% — в соседних и отдаленных регионах позвоночника относительно места локализации нарушенного движения. (ФОТО 5)
Таким образом, превращение данного нарушения паттерна активации в автономный процесс, основанный на принципе ауторегуляции и не зависящий от эфферентных влияний центральной нервной системы, постепенно приводит к истощению резервных механизмов нервной системы и формированию на уровне различных компенсаторно динамически перегруженных регионов болевых мышечных синдромов.
Таким образом, разработанные электромиографические критерии биоэлектрической активности гиповозбудимой мышцы-агониста и гипервозбудимых других мышечных групп (синергисты, антагонисты и др.) позволяют диагностировать атипичный моторный паттерн и степень выраженности его атипичности.
Установленные векторно-электромиографические критерии атипичного моторного паттерна позволяют:
а) определить значимость гиповозбудимого агониста и компенсаторное развитие гиперактивности других групп мышц;
б) провести их экспресс-диагностику;
в) разработать дифференцированные методы неиромоторного переобучения пациента двигательным навыкам с использованием визуальной биологически обратной связи по полученным векторным электро-миограммам.
Длительное существование запоздалого включения расслабленной мышцы-агониста в выполняемое движение сопровождается декомпенсацией статически и динамически перегруженных других мышечных групп ближайших и отдаленных регионов позвоночника и конечностей, что приводит к развитию в них болевых проявлений.
1. Janda V. Differential diagnosis of muscle tone of inhibitory techniques. In back pain, an International Review, London: Kluwer, 1990, p.196.
2. Бернштейн H.A. Очерки no физиологиидвиженияи физиологической активности. Биомедгиз: М., 1966, с. 422.
3. Васильева Л.Ф. Особенности формирования миофасциального болевого синдрома при расслаблении большой ягодичной мышцы. // Мануальная медицина -1993., с.24-28.
4 Васильева Л.Ф., Михайлов В.П. Электромиографическое обоснование функциональной мышечной слабости. // 1-й Международный конгресс по прикладной кинезиологии. М., 1995, с. 9-25.
5.Vasilyeva L.,Lewit К. Diagnosis of muscular dysfunction by inspection. // in Rehabilitation of the spine – Williams and Willkins,1995, p. 113-142.
6. Vasilyeva,Michajlov V. lectromyographic substantion of muscle weakness. // International College of Applied Kinesiology Europe, collected papers. — London. 1995, p. 104-117.
7. Васильева Л.Ф. Способ электромиографической диагностикинарушений координации мышечныхусилий. 1996, с. 15, АС. 96111363, приоритет от 5 6 96 (соавт. Дюпин В. А.).
8. Васильева Л.Ф. Векторнаяэлектромиография тонусно-силового дисбаланса мышц. // 2-й Международный конгресс по прикладной кинезиологии. М., 1996, с. 16
9. WalterS.Applied Kinesiology. Synopsis. Colorado: SDS, 1988

